 |
[ 正常参考值 ] 成人:(4.0~10.0)×109/L; 新生儿:(15.0~20.0)×109/L; 儿童:(5.0~12.0)×109/L; |
[ 临床意义 ] 1.增多 (1)生理性增多:新生儿白细胞最多,儿童略高于成年人;妊娠5个月至分娩后4~5天,经期,饭后,剧烈运动后,寒冷及情绪激动时等白细胞都可增高。一个人的白细胞总是下午比上午高一些,因此对白细胞处于临界值者,应注意定时检查,尤其是正在接受放疗,化疗等治疗观察中的病人。
(2)急性细菌性感染和化脓性炎症:如大叶性肺炎、猩红热、丹毒、败血症、阑尾炎、脓肿、脑膜炎、化脓性扁桃体炎等。 (3)急性中毒:如尿毒症、糖尿病酸中毒、妊娠中毒症、急性铅中毒及安眠药中毒等。 (4)严重组织损伤及大量的血细胞破坏:如大手术后、烧伤、急性心肌梗塞等。 (5)急性失血、出血和溶血:如外伤大出血、肝脾等破裂、脑出血、血型不合输血等。 (6)白血病及某些肿瘤。 (7)肾移植后的排斥反应。 (8)原发性自身免疫性溶血性贫血的急性发作等。 (9)少量病毒感染性传染病:如传染行单核细胞增多症、传染性淋巴细胞增多症。 (10)应用激素(如地塞米松、强的松)的几天内,白细胞常超过正常范围。 2.减少 (1)某些感染:某些革兰阴性杆菌(如伤寒、副伤寒杆菌、结核杆菌)感染、病毒(如流感、麻疹病毒)感染、原虫(如疟原虫、黑热病原虫)感染等。 (2)某些血液病:如粒细胞缺乏症、再生障碍性贫血、骨髓异常增生综合症(MDS)、非白血性白血病等。 (3)过敏性休克、重症恶病质。 (4)脾功能亢进和自身免疫性疾病:如斑替氏综合征,门脉性肝硬化、系统性红斑狼疮(SLE)。 (5)化学药品及反射损害:如X光线和镭照射、抗癌药物、严重砷镁汞苯中毒等。 (6)其他:如营养不良,极度肾衰竭等。
|

|
[ 正常参考值 ] 成人:0.50~0.75(50%~75%); 绝对数为(1.8~6.4)×109/L; 幼儿:0.35~0.50(35%~50%); 新生儿:0.70~0.90(70%~90%); |
[ 临床意义 ] 同白细胞计数 1.中性粒细胞的中毒性变化:中性粒细胞胞浆中中毒颗粒、空泡变性、Do le小体(白细胞包涵体)、核变性等中毒性变化是在一些理化及生物学致病因素的作用下形成的,见于化脓性感染、败血症、严重传染病、重金属或药物中毒、放射线治疗及某些恶性肿瘤等。
2.中性粒细胞核象左移和右移:末梢血中杆状核粒细胞增多,或同时出现晚、中、早幼粒细胞等早期细胞称为核左移,分为再生性核左移和退行性核左移,常见于多种严重感染。中性粒细胞分叶过多(5叶核以上者超过3%)的粒细胞象称为核右移。核左移再生性核左移:多见于大叶性肺炎、化脓性阑尾炎、类白血病反应、缺氧、低血压等。退行性核左移:多见于机体抵抗力低下时的严重感染,如伤寒、伴中毒性休克的败血症。核右移:常伴有白细胞总数的减少和中性粒细胞的相对增多,主要见于营养性巨幼细胞贫血、恶性贫血、尿毒症、脚气病、遗传性中性粒细胞分叶过多及使用抗代谢药物后。
|
 |
[ 正常参考值 ] 百分率:0.005~0.05(0.5%~5%); 绝对数:(50~300)×106/L; |
[ 临床意义 ] 1.增多 (1)变态反应:如支气管哮喘、荨麻疹、食物过敏、热带嗜酸性粒细胞增多症、过敏性肺炎、神经血管性水肿等。 (2)某些皮肤病:如牛皮癣、湿疹、疱疹样皮炎、霉菌性皮肤病等。 (3)某些寄生虫病:如钩虫病、肺吸虫病、包囊虫病、血吸虫病、丝虫病、绦虫病等。 (4)某些血液病:如慢性粒细胞白血病、何杰金病等。 (5)其他:如猩红热、溃疡性结肠炎、X线照射后、脾切除、传染病恢复期等。
2.减少 (1)伤寒、副伤寒及其他感染早期。 (2)应激状态及应用肾上腺皮质激素或促肾上腺皮质激素时。
|
 |
[ 正常参考值 ] 百分率:0.03~0.08; 绝对值:(0.12~0.8)×109/L; |
[ 临床意义 ] 1.增多 (1)慢性粒细胞性白血病、真性红细胞增多症、粘液性水肿、溃疡性结肠炎、变态反应、甲状腺机能减退等。 (2)在高脂饮食条件下,可促使骨髓中嗜碱性粒细胞释放到周围血中,而致血液嗜碱性粒细胞轻度增高。 2.减少 (1)速发性变态反应(荨麻疹、过敏性休克等)、促肾上腺皮质激素及糖皮质激素过量、甲亢、柯兴症等。 (2)应激反应:如心肌梗塞、严重感染、出血等。
|
 |
[ 正常参考值 ] 成人:0.20~0.40(20%~40%), 绝对数:(0.8~4.0)×109/L; 儿童:0.40~0.60(40%~60%); |
[ 临床意义 ]
1.增多:常见于淋巴性白血病、白血性淋巴肉瘤、百日咳、传染性淋巴细胞增多症、传染性单核细胞增多症、流行性出血热、水痘、麻疹、风疹、流行性腮腺炎、传染性肝病、器官移植排斥反应前期、传染病恢复期等。 2.减少:见于免疫缺陷病、丙种球蛋白缺乏症、淋巴细胞减少症、应用肾上腺皮质激素后、放射病等。 3.异型淋巴细胞: 异型淋巴细胞也称不典型淋巴细胞或Downey细胞,常见疾病有:
(1)病毒感染:如传染性单核细胞增多症(异型淋巴细胞超过20%具有诊断价值)、巨细胞病毒感染、流行性出血热、甲型病毒性肝炎、风疹、Eco (2)病毒感染、腺病毒感染、水痘、单纯疱疹、带状疱疹、流行性腮腺炎、病毒性脑膜炎、艾滋病; (3)少数细菌感染:如布氏病、结核;原虫感染:如弓形虫病、疟疾;
(4)药物过敏:如对氨基水杨酸、苯妥英钠、氨苯砜、酚噻嗪;
(5)其他:血清病、肺炎支原体感染、梅毒、系统性红斑狼疮、霍奇金病及潜在感染的健康幼儿单核细胞。
|
 |
[ 正常参考值 ] 男:(4.0~5.5)×1012/L; 女:(3.5~5.0)×1012/L; 儿童:(3.5~4.7)×1012/L; 新生儿:(6.0~7.0)×1012/L。
|
[ 临床意义 ]
1.增多
(1)相对性增多:见于大量脱水而致血液浓缩,如剧烈呕吐、频繁腹泻、多汗、多尿、严重烧伤、长期不能进食等。 (2)绝对性增多:见于严重的肺气肿、肺原性心脏病、法鲁四联症、真性红细胞增多症、慢性一氧化碳(CO2)中毒等。 (3)生理原因:年龄与性别差异(如初生儿),长期多次献血,缺氧刺激(如气压低、居住高原、剧烈体育活动等),精神因素(如感情冲动、冷水浴刺激)等,均可引起红细胞增多。 2.减少
(1)生理性贫血:见于6个月~2岁的婴幼儿,妊娠中后期,某些老年人造血功能减退等。 (2)病理性贫血:见于贫血(如海洋性贫血、溶血性贫血、巨幼细胞贫血、营养性混合性贫血、铁粒幼细胞贫血、再生障碍性贫血、急性失血性贫血)、白血病和骨髓增生异常综合征。 3.异常红细胞大小异常 (1)小红细胞:增多多见于缺铁性贫血。 (2)大红细胞:增多多见于巨幼细胞贫血。 (3)巨红细胞:增多可见于巨幼细胞贫血及肝脏疾病。 (4)形态异常:球形红细胞 见于遗传性球形细胞增多症、自身免疫性溶血性贫血、异常血红蛋白病(如Hbs及Hbs病)椭圆形红细胞 明显增多见于遗传性椭圆细胞增多症(高于25%~50%才有诊断意义)、巨幼细胞贫血(可达25%)和恶性贫血,其他类型的贫血也可程度不同的增多;染色异常嗜多色性红细胞;增多常见于增生性贫血,包括溶血性贫血、失血性贫血、巨幼细胞贫血、缺铁性贫血等见于溶血性贫血、巨幼细胞贫血、恶性贫血、脾切除后等。 (5)染色质小体卡波氏环(Cabot,s环)见于巨幼细胞贫血、溶血性贫血、恶性贫血、铅中毒等;有核红细胞见于溶血性贫血、急慢性白血病、原发性骨髓纤维化症、骨髓增生异常综合征、恶性肿瘤骨髓转移、骨髓外造血及严重缺氧等。
|
 |
[ 正常参考值 ] 男:(120~160)g/L; 女:(110~150)g/L; 新生儿:(170~200)g/L;
|
[ 临床意义 ]
血红蛋白测定的临床意义同红细胞计数,但在各种贫血时,由于红细胞中的血红蛋白含量不同,二者可以不一致,如缺铁性贫血时红细胞数降低很少有时甚至升高。因此,同时测定红细胞和血红蛋白,对贫血类型的鉴别有重要意义。
|
 |
[ 正常参考值 ] 男:0.40~0.54L/L; 女:(0.37~0.48)L/L; 儿童:(0.35~0.49)L/L; 新生儿:0.50~0.60L/L
|
[ 临床意义 ]
1.增多
(1)血液浓缩:各种脱水、大面积烧伤及手术后长期禁食病人。 (2)重症肺原性心脏病。 (3)真性红细胞增多症和球形细胞增多症。 (4)生理性增高:主要见于新生儿。 2.减少:各种原因所致的贫血及妊娠稀释血症等。 (1)各种原因所致的贫血:如缺铁性贫血(IDA)、溶血性贫血、营养性混合性贫血、再生障碍性贫血。 (2)急性白血病:如急性淋巴细胞白血病(ALL)、急性粒细胞白血病(AML)和急性单核细胞白血病(AMOL)等。 (3)妊娠稀释血症及大量输液造成的稀释血症等。
|
 |
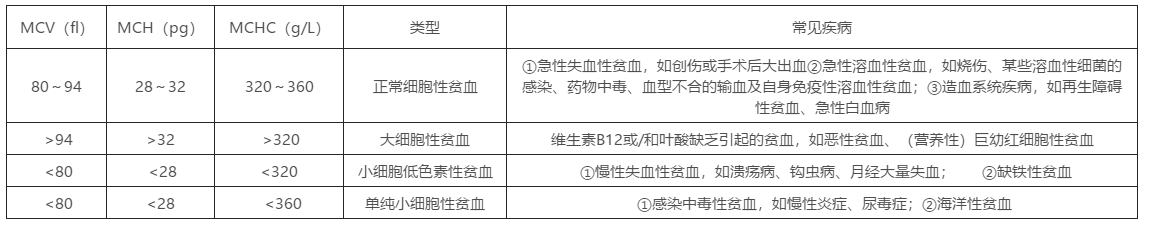
[ 正常参考值 ] 成人:80~94fl; 新生儿:92~113fl; 儿童:75~96fl;
| [ 临床意义 ] 用于判断贫血的类型(见表1-1)。 |
 |
[ 正常参考值 ] 成人:28~32pg; 新生儿:35~42pg; 儿童:27~32pg;
|
[ 临床意义 ] 用于判断贫血的类型及其轻重程度(表1-1)。
|
 |
[ 正常参考值 ]
成人:320~360g/L; 新生儿:350~420/L; 儿童:325~365g/L;
|
[ 临床意义 ] 用于判断贫血的类型及其轻重程度(表1-1)。
表1-1 贫血的形态学分类
|
 |
[ 正常参考值 ] RDW是由血细胞分析仪测 量获得的,不同的分析仪, RDW值可有差异。 一般在11.5%~14.8%。 | [ 临床意义 ] 1.用于缺铁性贫血(IDA)的早期诊断及治疗观察:<IDA前期RDW即可增大,贫血越严重RDW越大。当IDA治疗有效时,RDW首先增大,以后逐渐降至正常水平。RDW升高尚不能排除其他贫血的可能,而RDW正常者IDA的可能性不大,因此RDW增大可作为IDA的筛选指标。 2.用于缺铁性贫血和β-轻型海洋性贫血的鉴别:缺铁性贫血病人RDW增高,而β-轻型海洋性贫血者RDW常正常。 3.用于贫血的形态学分类:依据MCV和RDW的变化,可将贫血的形态学与病因学结合起来分类,是目前临床应用最广泛的贫血分类方法。
|
 |
[ 正常参考值 ] 100~300)×10G/L; | [ 临床意义 ]
1.增多
(1)生理性变化:正常人每天血小板数有6.0%~10%的波动,午后较晨间高,冬季较春季高,高原居民较平原居民高,静脉血平均值较周围血稍高;妊娠中晚期升高,分娩后1~2天降低;剧烈活动和饱餐后升高,休息后又恢复到原来水平。 (2)病理性变化:常见于慢性粒细胞白血病、真性红细胞增多症、急性化脓性感染、急性出血后及脾切除手术后等。 2.减少
(1)生理性减少:新生儿较婴儿低,出生3个月后才达到成人水平。妇女月经前血小板降低,经期后逐渐上升。 (2)病理性减少:见于急性白血病、再生障碍性贫血、某些药物、免疫性或继发性血小板减少性紫癜、脾功能亢进、弥漫性血管内凝血等。
|
 |
[ 正常参考值 ] 不同仪器的参考值有一定差别。 一般为6.6~13.0fl。 | [ 临床意义 ]
1.MPV增大:见于特发性血小板减少性紫癜、巨大血小板综合征、急性白血病缓解期、慢性粒细胞性白血病、原发性骨髓纤维化症、骨髓增生异常综合征、脾切除术后、妊娠晚期及血栓性疾病。
2.MPV减少:见于再生障碍性贫血、脾功能亢进、急性白血病化疗期、巨幼细胞贫血、败血症、骨髓病变或药物抑制骨髓功能时。 3.鉴别血小板减少的原因:当骨髓损伤导致血小板减少时,MPV下降;当血小板在外周血中破坏增多导致血小板减少时,MPV增大;当血小板分步异常导致血小板减少时,MPV正常。
4.MPV增高可作为骨髓功能恢复的较早指标:当骨髓功能衰竭时,MPV与PLT同时持续下降,骨髓抑制越严重,MPV越小;当骨髓功能恢复时,MPV值的增大先于PLT数值的增高。
|
 |
[ 正常参考值 ] 男:0.18%~0.272%; 女:0.114%~0.282%。
| [ 临床意义 ] 同血小板计数。 |
 |
[ 正常参考值 ] 不同的细胞分析仪, 其参考值有一定差别, 一般为15.5%~18.0%。
| [ 临床意义 ] PDW增大见于急性非淋巴细胞白血病(如急性粒细胞白血病、急性单核细胞白血病、红白血病等)化疗后、巨幼细胞贫血、慢性粒细胞白血病、脾切除术后、巨大血小板综合征、血栓性疾病等。 1.红细胞沉降率: westergren法 男性0-15mm/ ,女性0-20mm/ ;
ia in kob法 男性0-8mm/ , 女性0-12mm/ 。 2.增快:急性炎症,结缔组织病,严重贫血,恶性肿瘤,结核病。 3.减慢:红细胞增多症、脱水。
|
